卵管造影検査は痛い?仕事は休むべき?「生理何日目」がベストタイミング?油性・水性の違いを徹底解説
ARTICLE
妊活お役立ち情報
2026.02.02
卵管造影検査は痛い?仕事は休むべき?「生理何日目」がベストタイミング?油性・ 水性の違いを徹底解説

目次
- そもそも「卵管造影検査」とは?
- 【どんな人が対象?受けなくていい人はいる?】
- 【卵管通水検査(通水)じゃだめなの?】
- 【卵管造影の メリットは ?】
- 【 卵管造影の デメリットは ? 】
- 【年齢の壁】高齢でも卵管造影はやる意味があるの?
- 【急ぐ人こそ受けるべき「時間のロス」を防ぐ理由】
- 【いきなり「体外受精」へ進む場合も検査は必要?】
- ■ 卵管造影検査は本当にそんなに痛い?
- 【痛みの原因と個人差】
- 【少しでも痛くないようにする方法はある?】
- 【スケジュール】検査はいつやる?生理何日目が正解?
- 【ベストタイミングは「生理終了直後~排卵前」】
- 【会社は休むべき?所要時間と体調の変化】
- 検査の種類「油性」と「水性」
- ▼油性造影剤(リピオドール等)
- ▼ 水性造影剤(イソビスト等)
- 【油性造影剤(リピオドール)の メリット 】
- 【油性 造影 剤(リピオド ー ル) の デメリット】
- 検査当日の流れと注意点
- 【持ち物チェック】
- まとめ:卵管造影は「検査」であり「治療」の第一歩
- 【参考文献】
不妊治療をスタートして最初に直面する大きな検査、それが「子宮卵管造影検査(HSG)」です。
「ものすごく痛いって聞いて怖い……」
「仕事を休んで行くべき?」
「高齢だから、検査を飛ばして体外受精したい」
そんな不安や疑問を抱えている方は少なくありません。しかし、この検査は不妊の原因を特定するだけでなく、検査後の妊娠率がグンと上がる「ゴールデン期間」をもたらすことでも知られています。
今回は、卵管造影検査の「痛み」の真実や、検査を受けるべき「生理何日目」というタイミング、および後悔しないための種類の選び方(油性・水性)について徹底解説します。
そもそも「卵管造影検査」とは?
卵管造影検査とは、子宮の入り口からカテーテル(細い管)を入れ、そこから造影剤を流し込んでレントゲン撮影を行う検査です。 主に以下の3つを確認するために行います。
- 子宮の形: 着床を妨げる奇形やポリープがないか
- 卵管の通過性: 卵子の通り道である卵管が詰まっていないか
- 癒着の有無: 造影剤がお腹の中に広がっていく様子(拡散)を見て、卵管周囲の癒着がないか

【どんな人が対象?受けなくていい人はいる?】
基本的には、不妊治療を始めるすべての方が対象となるスクリーニング検査です。 特に、過去にクラミジア感染症にかかったことがある方や、骨盤腹膜炎、虫垂炎(盲腸)などの手術歴がある方は、卵管閉塞や癒着のリスクが高いため、必須の検査と言えます。
※例外:重度の男性不妊(精子が極端に少ないなど)で、最初から「顕微授精」しか選択肢がない場合などは、医師の判断で省略されることもあります。
【卵管通水検査(通水)じゃだめなの?】
よく似た検査に「卵管通水検査」があります。これは生理食塩水などを流して通りを見る検査ですが、造影検査とは明確な違いがあります。
- 通水検査 : 「通っているか・詰まっているか」の簡易チェック。レントゲンを使わないため被ばくはないが、形や癒着までは分からない。
- 造影検査 : 通り具合に加え、卵管の走行(形)、位置、癒着の可能性まで画像で診断できる。
正確な診断のためには、やはり造影検査がゴールドスタンダード(標準)とされています。
【卵管造影の メリットは ?】
油性造影剤を用いたHSGは妊娠率・出生率を改善すると言われています。 RCTおよびメタ解析で、油性HSG後の自然妊娠・live birth率が水性より有意に高いことが示されています(※1、※2、※3)。
さらにその効果は約2年持続すると報告されています(※4、※5)。
その機序は不明ですが、予想として子宮内膜と腹膜に対するオイルの免疫生物学的効果や卵管繊毛活動の増強、wash out効果などが考えられています(※6)。
ただし、一つ大切にしてほしい視点があります。 「2年間効果が続く」というデータに期待しすぎるあまり、一般治療(タイミング法や人工授精)を必要以上に長く続けてしまうことは、必ずしも望ましいとは限りません。
一般的には、一般治療はおおよそ半年程度を一つの目安として、その後の治療ステップ(ART=体外受精など)を検討していくことが多く、 エビデンスに固執しすぎて次の選択肢に進むタイミングを逃してしまうことの方が、結果的に遠回りになる場合もあります。 油性造影剤の効果は、あくまで「妊娠しやすくなる可能性を後押しする要因の一つ」。 その効果を正しく理解しつつ、年齢・治療歴・ご自身の気持ちを含めて、主治医と一緒に治療のペースを考えていくことが何より大切です。
【 卵管造影の デメリットは ? 】
卵管閉塞に対する感度は約65%と報告されており、閉塞を見逃す可能性があります(※7)。
また、特異度は約80%前後で、一時的な攣縮(れんしゅく)により実際は通っていても閉塞と判定されることがあります(※8、※9)。
また、 ヨード造影剤による副作用のリスクがあります。 喘息やアレルギー体質は造影剤過敏反応のリスク因子とされています。 特に喘息患者は 造影剤過敏反応のリスクが上がり、 気管支攣縮(きかんしれんしゅく)、咳嗽(がいそう)、重症例ではアナフィラキシー様反応などを起こすことがあり、注意が必要です(※10)。
しかし卵管造影検査は造影剤を血管内に投与する検査とは異なり、非血管内投与であるため発生頻度は非常に低く、ほとんどの症例で問題なく施行可能です(※11、※12)。
重度な喘息や頻回に発作を起こす患者は控えるべきかもしれません。
【年齢の壁】高齢でも卵管造影はやる意味があるの?
「もう30代後半〜40代だから、痛い検査をする時間が惜しい。いきなり体外受精に進みたい」と考える方もいるでしょう。 しかし、高齢の方こそ、この検査を受ける意義があります。
【急ぐ人こそ受けるべき「時間のロス」を防ぐ理由】
一番のリスクは、卵管が詰まっていることに気づかず、半年〜1年も「タイミング法」や「人工授精」を続けてしまうことです。
卵管が両方とも閉塞していた場合、自然妊娠の確率はゼロに等しくなります。 時間を無駄にしないためにも、治療の初期段階で「卵管という道が通っているか」を白黒はっきりさせておく必要があります。
【いきなり「体外受精」へ進む場合も検査は必要?】
「体外受精なら卵管を使わないから、検査は不要では?」と思われがちですが、実はそうとも言い切れません。
卵管造影では、卵管留水腫という卵管に液体が貯留している疾患を見つけることができます。ある程度大きなものは経腟超音波検査でも見つけられますが、感度が低いため見逃してしまう可能性もあります。
水腫から子宮腔の間に接続があり、卵管水腫液が子宮内に直接流れ込み、子宮内膜と胚に悪影響を及ぼす可能性などが指摘されています。
したがって 体外受精の成功率を上げるためにも、事前に卵管の状態を把握しておくことは非常に重要です(※13)。
■ 卵管造影検査は本当にそんなに痛い?
― なぜ「とても痛かった」という声と「生理痛くらい」や「痛くなかった」という声に分かれるの? ―
「卵管造影検査は、気絶するほど痛い」 そんな言葉をネットの口コミで目にして、検査を受ける前から強い不安を感じている方も多いのではないでしょうか。
確かに、卵管造影検査は“痛みを伴う可能性がある検査”です。 ただ一方で、実際に受けた方の感じ方には大きな個人差があり、「思っていたより大丈夫だった」という声も少なくありません。
そこで今回は、卵管造影検査を経験した方を対象に 痛みについてのアンケート を実施しました。
【痛みの原因と個人差】
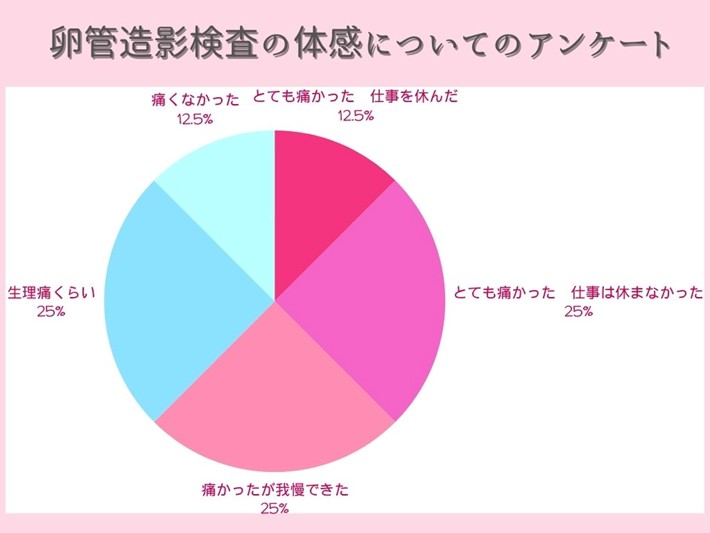
アンケート結果を見ると、 「痛くなかった」「生理痛くらいだった」という声がある一方で、 「仕事を休むくらいとても痛かった」という回答も一定数見られました。 この違いは、 我慢強さの問題ではなく、痛みが生じる“タイミングと体の状態”の違い によるものが大きいと考えられます。 卵管造影検査で痛みが出やすい主な場面は、次の3つです。
- カテーテル挿入・バルーン固定時: 子宮の入り口が狭い方や、固定のためにバルーンを膨らませた時に、重い生理痛のような鈍痛を感じることがあります。
- 造影剤注入時: 卵管が詰まっている(閉塞)場合や細くなっている場合、圧力がかかって痛みを感じやすくなります。
- 腹膜刺激(検査後): 造影剤がお腹の中に広がる際、腹膜を刺激して痛みを感じることがあります。
多くの場合は「生理痛くらい」「想像より大丈夫だった」という感想に落ち着きますが、閉塞がある場合は強い痛みを感じる傾向にあります。
【少しでも痛くないようにする方法はある?】
完全に痛みをなくすことは難しいですが、和らげるコツはあります。
- 事前に鎮痛剤を飲む: 検査の30分〜1時間前に、ロキソニンなどの鎮痛剤を服用しておく(医師に確認してください)。
- 力を抜く(リラックス): 緊張して体に力が入ると、子宮の入り口も収縮してしまい、余計に痛みが増します。「息を長く吐く」ことを意識して脱力しましょう。

【スケジュール】検査はいつやる?生理何日目が正解?
卵管造影検査は、いつでも受けられるわけではありません。ピンポイントな日程調整が必要です。
【ベストタイミングは「生理終了直後~排卵前」】
具体的には、生理開始日から数えて7日目〜10日目頃に行うのが一般的です。 この時期に行う理由は2つあります。
- 感染予防: 生理中は経血が逆流して感染症を起こすリスクがあるため、出血が完全に止まってから行います。
- 被ばく回避: 排卵後に検査をして、もしその周期に妊娠していた場合、受精卵にレントゲン(放射線)を浴びせることになってしまいます。これを避けるため、排卵前に検査を終える必要があります。
重要:検査を受ける周期は、生理開始日から検査終了まで「避妊」が必要です。
【会社は休むべき?所要時間と体調の変化】
検査自体は数分〜10分程度で終わりますが、前後の処置や診察、会計を含めると1〜2時間はかかります。
結論:可能であれば「半休」または「全休」を取るのが安心です。 検査後は、生理痛のような鈍痛が続いたり、少量の出血があったりします。 また、「痛かったらどうしよう」という緊張で精神的に疲弊してしまうことも多いため、検査後はゆっくり体を休められるスケジュールを組むことをお勧めします。
検査の種類「油性」と「水性」

卵管造影検査(HSG)で使用される造影剤には、「油性」と「水性」の2種類があります。
どちらを使用するかはクリニックの方針や設備によって異なり、患者さん自身が自由に指定できるものではないことがほとんどです。
検査後に「自分は油性だったのか、水性だったのか」を知ることで、それぞれの特徴や報告されている効果を理解することが大切です。
▼油性造影剤(リピオドール等)
- 粘度 :ドロッとしている(高い)
- 痛み : 水溶性と比べて少ないか変わらない。古典的には痛みは変わらないという報告や、粘度が高いイメージから油性が痛いという情報を認めますが、実際は腹腔内に拡がる速度は油性の方が遅く、腹膜の刺激が少なくなります。
最近の報告では油性の方が痛みは少ないという報告があります(※14)。 しかし 最終的には痛みの程度には個人差があり、造影剤の種類だけで決まるものではありません。 - 画像診断 :子宮腔、形態評価、卵管疎通および腹腔への拡散まですべての過程で油性造影剤が水性造影剤が油性造影剤よりも有意に優れた画質を得ることができると報告されています(※1)。
これまでは撮影後翌日に拡散を見るため、 2 日通院が必要な場合が多いと以前は言われていました。
しかし最近では造影剤が注入直後〜数時間以内に卵管を通って腹腔内へ拡がるため、当日の透視・撮影で通過性・拡がりを評価することが可能であり、2時間後撮影でも24時間後撮影と高い一致性が認められています(※15)。 - 検査後の妊娠率 :高い(ゴールデン期間の効果が高い)。 油性造影剤を用いた卵管造影は水性を用いるより妊娠率・出生率が高いと言われています(※16、※14、※6)。
▼ 水性造影剤(イソビスト等)
- 粘度 :サラサラしている(低い)
- 痛み :上記同様。 最終的には痛みの程度には個人差があり、造影剤の種類だけで決まるものではありません。
- 画像診断 :以前の報告では水性が優位というものがありましたが(※)、最近の報告では、すべての過程で 油性造影剤が水性造影剤よりも 有意に優れた画質を得ることができると報告されています(※1)。
- 検査後の妊娠率 :油性に比べるとやや低いとされる。
【油性造影剤(リピオドール)の メリット 】
最大の特徴は、検査後の妊娠率向上効果(ゴールデン期間)が高いことです。 効果は約2年持続すると報告されています(※4、※5)。
粘り気のある造影剤が卵管を通ることで、軽度の詰まりを押し広げたり、卵管の通りを良くしたりする効果が長く続くと考えられています。
水性より油性の方がその後の妊娠率・出産率が高かったという 報告が数多くあります(※1、※2、※3)。
【油性 造影 剤(リピオド ー ル) の デメリット】
油性を使用した HSG 後には、潜在性甲状腺機能低下症が発生する可能性が水性よりやや高いと言われています。 したがって甲状腺機能異常を認める患者への使用は注意が必要です(※1)。
検査当日の流れと注意点
- 受付・問診: 予約時間に来院し、生理が終わっているか、避妊をしているかなどを確認されます。
- 前処置・検査開始: 内診台に上がり、膣内を消毒します。カテーテルを子宮内に挿入し、レントゲン室へ移動(またはその場で)して造影剤を注入しながら撮影します。
- 検査終了・休憩: カテーテルを抜きます。気分が悪くないか確認し、少し休憩する場合もあります。
- 診察・結果説明: 撮影した画像を見ながら、卵管の通りや子宮の形について説明を受けます。※油性の場合は、翌日に拡散具合を確認するための撮影があることがあります。
【持ち物チェック】
検査後は造影剤や消毒液、少量の出血が出てくることがあるため、「ナプキン(生理用ショーツ)」は必須です。
まとめ:卵管造影は「検査」であり「治療」の第一歩

卵管造影検査は、確かに「痛いかもしれない」「怖い」検査です。 しかし実際には 痛みの程度には個人差があり、また 造影剤の注入速度やタイミングなど注入の仕方を工夫することで疼痛を軽減することができます。
そして この検査を乗り越えることで、自分の体の状態を正しく知ることができ、妊娠への近道を見いだせるかもしれません。
年齢や治療歴に関わらず、赤ちゃんを望むなら避けては通れない、けれど非常に価値のあるステップです。 未来の赤ちゃんへ一歩近づくために、 不安なことは医師に相談し、リラックスして検査に臨んでください。
【参考文献】
※1Geenen RWF. Eur Radiol. 2024 Oct;34(10):6435-6443.
※2Dreyer K. N Engl J Med. 2017 May 25;376(21):2043-2052.
※3Zhang J. EClinicalMedicine. 2022 Apr 5;46:101363.
※4Lu J,. Front Med (Lausanne). 2022 Aug 29;9:948945.
※5van Welie N. Reprod Biomed Online. 2020 Dec;41(6):1038-1044.
※6van Rijswijk J, Hum Reprod Open. 2019 Jul 18;2019(3):hoz015.
※7Khalaf Y. BMJ. 2003;327:610–3.
※8Foroozanfard F. Nurs Midwifery Stud. 2013;2:188–92.
※9Foroozanfard F. Nurs Midwifery Stud. 2013;2:188–92.
※10Morcos SK. Eur Radiol. 2001;11(7):1267-75.
※11van der Molen AJ. 2024 Dec;181:111803.
※12Roest I, Rosielle K. Reprod Biomed Online. 2021 Jun;42(6):1119-1129.
※13Nackley AC. Fertil Steril. 1998 Mar;69(3):373-84.
※14Tsui S, Sofy AA. Turk J Obstet Gynecol. 2023 Mar 10;20(1):64-73.
※15Wang Y. Curr Med Imaging. 2025 Sep 18.
※16Zhu Q. Eur J Obstet Gynecol Reprod Biol. 2025 Sep;313:114651.
記事監修
小塙医院
理事長
小塙 理人先生
2013年に東京都立大塚病院で初期研修を開始後、慶應義塾大学病院や国立病院機構埼玉病院、済生会宇都宮病院で産婦人科後期研修を修了。2018年より慶應義塾大学病院 生殖生理研究室に所属し、2019年から医療法人小塙医院理事、2023年に理事長に就任。小塙医院つくばARTクリニックでも経験を積み、不妊症・不育症を含む生殖医療の専門性を深めている。
【資格・認定】
日本産科婦人科学会 専門医(2018)
JATEC インストラクター(2019)
日本性感染症学会 認定医(2021)
母体保護法指定医(2022)
IVIRMA Online Course Specialization in Assisted Reproduction 修了(2024)
日本不育症学会 認定医(2025)

テーマ:
RANKING⼈気記事
KEYWORDキーワード検索
ALL TAGSタグ一覧人気のタグ
CATEGORY
会員限定記事
会員限定の記事です。
ログインしてからご覧ください。会員登録は無料です。








