PGT-Aとは③ PGT-Aのリスクと実施施設
ARTICLE
妊活お役立ち情報
目次
連載でお届けしているPGT-Aについて。前回は、卵子の質、そして染色体について元胚培養士の塚田寛人さんにお話いただきました。
今回は、PGT-Aのリスクについて、引き続き元胚培養士で、妊活で悩まれている方や不妊治療を受けている方、治療と仕事の両立に悩む方へのサポートを精力的に行っている、株式会社QOOLキャリアの塚田寛人さんが解説します。
前回までのお話で、妊娠、出産おいて、何故卵子の質や染色体が大事なのか、どうして年齢が重要なのかをご理解いただけたのではないでしょうか?
実際になかなか授からないから、PGT-A検査を実施してみたい、と思われる方もいらっしゃると思います。 そこで今回は、PGT-A検査の具体的な内容、課題やリスク、実施できる施設とできない施設についてお話していきたいと思います。 まず、PGT-A検査とは実際はどのような検査なのか見ていきましょう。
PGT-A検査の流れ、胚生検(バイオプシー)とは?

PGT-A検査は、「胚の染色体」を検査します。 通常の体外受精スケジュールと同じ流れで、採卵→受精→成長(胚盤胞まで)まで進め、その後胚の一部分の細胞を胚培養士が採り、遺伝子検査会社に送り遺伝子検査を行います。
胚培養士が細胞の一部を採ること、これを「胚生検(バイオプシー)」と呼んでいます。
胚盤胞の細胞は、将来胎児になる部分(内部細胞塊「ないぶさいぼうかい」)と将来胎盤になる部分(栄養外胚葉「えいようがいはいよう」)の2つに分かれています。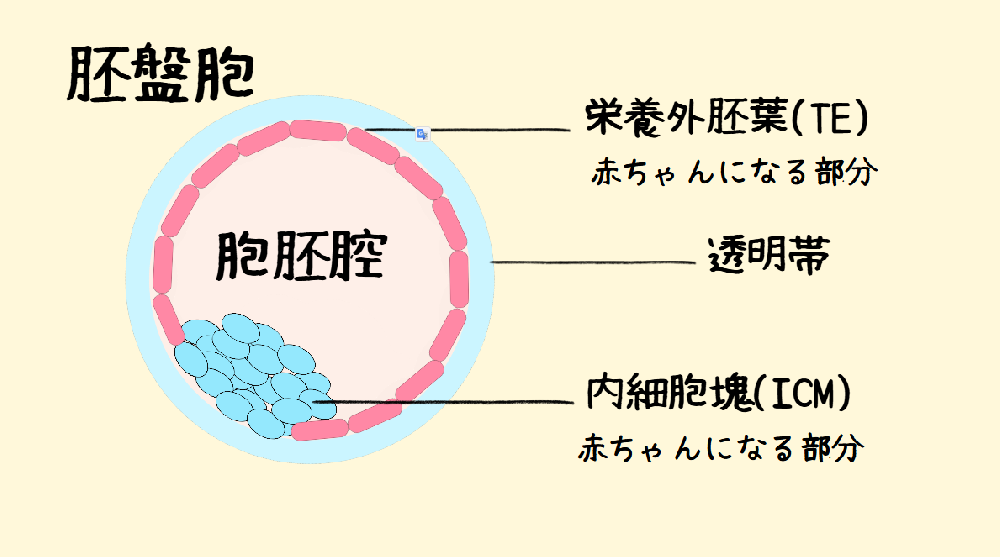 この将来胎盤になる細胞から10細胞程度を取り出して検査にまわします。
この将来胎盤になる細胞から10細胞程度を取り出して検査にまわします。
実際の胚盤胞をご覧になっていただいたことがある方もいらっしゃると思いますが、将来胎盤になる細胞部分はボコボコと小さな山が連なっているようにみえるため、1個1個の細胞は比較的判断しやすく、個数は数えやすいです。ここは半年~1年程度経験のある胚培養士であれば判断はできると思います。
実際に取り出すときの流れは、胚盤胞の周りの透明帯部分(卵の殻をイメージしてください)の一部分に穴を開けます。すると、胚盤胞の成長による拡張に合わせて、細胞が徐々に外に出てきます。この出てきた細胞を引きちぎるのがバイオプシーです。 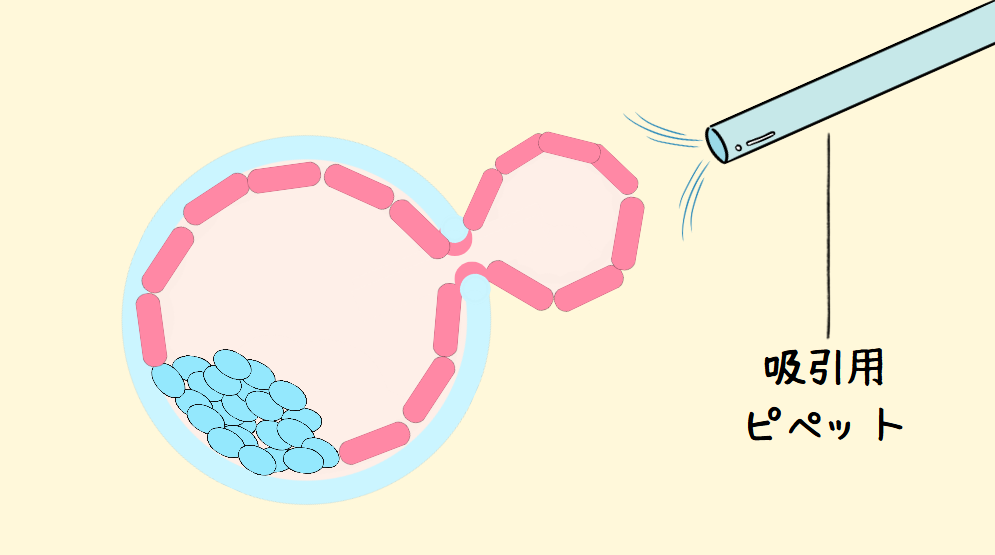
採った細胞は、遺伝子検査会社に送られ、検査終了後に結果がPGT-A実施施設に送られ、患者様に結果が報告されます。
これを見ると「胚盤胞の細胞を採って大丈夫なの?」と疑問に思われる方も少なくないと思います。実際にPGT-A検査を行う予定の患者様からも、こういった質問を受けたことがありますが、バイオプシーを行った後の胚盤胞は、ちぎれた部分の端と端がくっついて修復されると考えられています。
生命の素「胚盤胞」。普段からとてもデリケートに扱われるものではありますが、強い生命力を持っていると私も感嘆することがあります。
じゃあ、胚盤胞も全部PGT-A検査ができる!リスクはないから大丈夫!…というわけではありません。
PGT-A検査の課題
課題1「基準の胚盤胞に成長するか問題
先ほど10細胞程度の細胞を採る、とお伝えした通り、「検査には十分な細胞が必要」です。 ということは、逆に胚盤胞内の細胞の数が少ないと検査ができない、ということになります。
皆さん、胚盤胞のグレード評価をご存じでしょうか?胚盤胞のグレードは、【4、A、A】【5、B、C】といったようにガードナー分類という評価が使われています。
最初の数字は、1~6段階で、胚盤胞の成長するスピード を表していて、次のアルファベットはA、B、Cの三段階で将来胎児になる部分の細胞量や細胞の緻密さを表しています。最後のアルファベットはA、B、Cの3段階で将来胎盤になる部分の細胞量や細胞の緻密さを表しています。
この中で重要なのが、アルファベットの部分です。A、B、Cは細胞量も表していますが、Cは細胞が極めて少ない状態とお考え下さい。Cの状態では、細胞数が検査に必要な数を担保できない、もしくは細胞を採ると胚自体に大きなダメージとなってしまうことが懸念されます。
そのため、クリニックでは【〇AA】【〇AB】【〇BA】【〇BB】(〇の中は数字)もしくは【〇CB】以外の胚のバイオプシーは原則行わないことになっています。
PGT-A検査が行える胚には基準があるということです。
これは実は大きな課題で、以前もお話した通り、胚盤胞の成長には卵子の染色体や精子の染色体が関わってきています。
特に卵子は、年齢とともに質の低下が起き、年齢が高い方だと胚盤胞まで成長しない、もしくは胚盤胞になってもグレードが低い、ということがあります。
つまり、一番PGT-A検査が必要な年齢が高い方は、そもそも胚盤胞まで成長しない、グレードが低くてPGT-A検査ができない、という問題点があるわけです。
課題2「胚培養士の技術による差」
バイオプシーは、胚培養士の技術が非常に問われるものかもしれません。
細胞をある意味ひきちぎるわけですから、細胞への負担が必ずしも0ではないでしょう。また、バイオプシーを行った後の胚は、検査結果が出るまでそのまま置いておくわけではなく、一度凍結を行います。
凍結技術も進歩して、ほぼ100%の融解(溶かすこと)生存率と言われていても、細胞を取り出した後の胚盤胞が凍結できるかどうかの見極めも胚培養士の技量の一つと言えます。
更に言うと、採った細胞を検査会社に送る時にもひと手間かかります。採った細胞は、10細胞あるとは言え、極めて小さいです。これを検査会社に送るための容器に入れる(チュービングと言います)のですが、ここも極めて繊細に行わなくてはなりません。
検査会社も、細胞の数が少ない状態だと、しっかりと検査をすることができませんし、チューブ内に細胞が入ってない状態でも勿論検査はできません。
バイオプシー技術は極めて繊細で、顕微授精技術を学ぶよりも難しいとされています。
課題3「結果の問題」
これは少し難しい問題ですが、いわゆる「モザイク胚はどう考えればいいか」というものです。実は検査結果は、「問題ない!」「問題ある!」という2択で出されるものではありません。
具体的に言うと、
A 適(最適)/移植に問題を認めない/正倍数性の胚
B 適(準)/正倍数と異数性の細胞が混在。移植することは可能であるが、解析結果の解釈に若干の困難を伴う/モザイク胚
C 不適/移植には不適切と考えられる/異数性の胚
D 判定不能
です。
Aは問題なく移植はできるのですが、実は意外とBの胚も多いのです。モザイク胚についてはまだ別記事でご説明したいと思いますが、簡単に言うと、「採った細胞全てが同じ結果ではなく、一部の細胞は異常という結果のため、なんとも言えない」というものです。
これらの胚は移植優先順位を落として移植…という対策をとったりしますが、課題1とも関連して、そもそも検査する数が少なく、A評価の胚がなかったということも普通にあります。
その時、Bの胚の判断はどう考えればいいのか、というのは未だなんとも言えない状況です。
課題4「命の選択?性の選択?倫理的課題」
ある意味、ここがPGT-A検査の一番難しい部分と言えます。
まず、ヒトにおける体外受精が一般的に行われるようになってきた頃から言われていることとして、「胚盤胞を選んで移植することは生命の選択になるのではないか」ということがあります。今ではこれを言う人も少なくなってきていますが、そんな中出てきたのが「胚の染色体検査」です。
胚盤胞は、簡単に言うとまだどんな子どもが産まれるのかがわからない状態です。ただ、染色体検査をすると、ランクがつけられ、その胚を移植するかしないかの選択ができます。
更に、もしかしたら妊娠できたかもしれない胚が移植されない可能性もあります。また、胚盤胞の染色体を検査するとわかってしまうのが「性別」なのです。
前回の染色体についての記事(前回記事リンク)で、染色体は23対46本あり、そのうち1対2本は性を決定する、とお伝えしました。 PGT-A検査でも性別ははっきりわかりますし、実際に検査会社から送られてくる結果報告書にもしっかり載っています。
クリニック側は患者様に結果を説明する際、原則、性別を隠してお伝えしています。 しかし、患者さんによっては、男の子が欲しい、女の子が欲しい、といったことをおっしゃる方、少なくないのです。 男の子を選ぶ、女の子を選ぶ、というのは命の選択につながります。
命の選択の問題、これは生殖医療、不妊治療の業界では極めて重要な課題でもあるため、安易にPGT検査を行ってはいけないことになっています。 しっかりと学会にPGT-A検査を行う申請を行い、許可がでたクリニックでのみ実施できる、こういった学会方針が決められています。
日本産科婦人科学会の方針や基準と、PGT-Aが実施できる施設

最後に、PGT-A検査のまとめと、対象となる患者さんの適応と、PGT-A検査が日本産科婦人科学会や医師の間でどういった位置づけになっているか、最後にPGT-A検査が実施できる施設についてお話いたします。
PGT-A検査は、体外受精や顕微授精を何度行っても結果の出ない不妊症の患者さんや、着床しても流産を繰り返してしまう不育症の患者さんを対象とされる検査です。
妊娠や流産の理由のうち、染色体を原因とする患者さんが対象となります。
まとめると、
体外受精による生殖補助医療を受けても2回以上経験したカップル
自然妊娠を含めて流産の経験が2回以上ある不育症のカップル
です。
なぜそれ以外の方が受けられないのかと思われる方もいらっしゃると思います。それはまだまだPGT-A検査自体新しい技術でありモザイク胚の取り決めなどまだまだわからないことばかりですし、前述した通り倫理的な側面があります。
更に言うと、出た結果自体、本当に正しいのか、ということも実はまだはっきりしていないですし、ここがとても重要ですが、患者さんによっては移植できる胚がないと診断され、チャンスを不意にするケースもあり得るのです。
そのため、日本産科婦人科学会(不妊治療の先生方が皆所属していて、治療の指針を決めている場所)では、しっかりと日本産科婦人科学会に報告のできる施設、かつ遺伝の専門家である「遺伝専門医がいる施設」でしか実施すべきではないとしています。
以下のサイトで日本産科婦人科学会に認定され、PGT-Aを実施できる施設を探すことができます。
https://jsog.members-web.com/hp/search_facility
こちらでPGT-Aを選択し、検索してみてください。
PGT-Aが自分も対象かもしれないと思われる方は、上記サイトに掲載しているクリニックに直接お問い合わせいただくと良いかもしれません。
PGT-Aを受けられる病院はまだ少ない

体外受精治療が保険診療化され、様々な技術が先進医療の項目に認定されました。子宮内フローラ検査、特殊な顕微授精などです。 その中に、実はPGT-A検査が含まれています。
ただ、PGT-A検査を「保険と併用して」行える施設は、ほぼありません。それだけ国も倫理的な問題について、しっかり考える必要があると思っているのだと思います。
ただ、「ほぼ」と言ったのには理由があります。昨年は上記のように、大阪大学医学部付属病院、医療法人三慧会IVFなんばクリニック、IVF大阪クリニック、HORACグランフロント大阪クリニックにてPGT-A検査を先進医療として行っていました。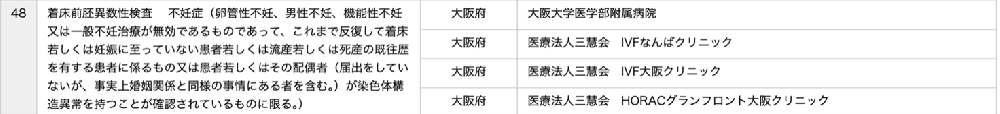
今後、こういった施設が増えていくのかはまだわかりませんが、少しでも検査を受けやすい体制が整う事を願っています。
本日お話をおうかがいした方
塚田寛人
大学卒業後、検査会社にて動物の検査業務を担当。その後、医療法人三秀会中央クリニックにて胚培養業務に従事。クリニック開業に伴う、培養室立ち上げにも参画。現在は、高度生殖補助医療(体外受精)や妊活で悩む方へのオンライン相談やのほか、株式会社QOOLキャリア(https://career.qo-ol.jp/)へ協力し、企業に勤める女性へ医療情報を提供するなどのサポートを行っている。

テーマ:
RANKING⼈気記事
KEYWORDキーワード検索
ALL TAGSタグ一覧人気のタグ
CATEGORY
会員限定記事
会員限定の記事です。
ログインしてからご覧ください。会員登録は無料です。











