体外受精で受精しないのはなぜ?
ARTICLE
妊活お役立ち情報
目次
体外受精では、卵子を採取し精子と受精させることで受精卵(胚)を作ります。そのため、採卵ができれば「受精して胚ができる」と考える方も少なくないと思います。
しかし実際には、採卵ができても必ず受精し、胚が成長するとは限りません。
患者さんからも
・「採卵できたのに受精しませんでした」
・「精子は問題ないと言われているのになぜ?」
・「顕微授精でも受精しないことはあるの?」
といった質問をいただくことがあります。
このように、卵子と精子が出会っても受精が成立しない状態を 受精障害 と呼びます。受精障害は決して珍しいものではなく、体外受精の治療の中でも一定の割合で起こります。
今回は、受精する際の精子と卵子の動きを見ながら、受精障害の原因や施設側の対策方法について、できるだけわかりやすく解説します。
受精はどのように起こる?

妊娠は、卵子と精子が出会い 受精 することから始まります。自然妊娠では、排卵された卵子のもとに精子が到達し、その中の 1つの精子だけが卵子の中に入り受精 します。
しかし、受精は単純に「精子が卵子に入る」だけで起こるわけではありません。精子が卵子に侵入したあと、卵子の中では次のような重要な反応が起こります。
1.精子が卵子の細胞中に侵入する
2.卵子の中でカルシウムによる波(カルシウムオシレーション)が起こる
3.卵子が活性化する
4.卵子と精子の核が融合する
5.受精卵として細胞分裂が始まる
この一連の流れが正常に起こることで、受精が成立します。
培養室では、この受精が成立したかどうかを顕微鏡で確認します。具体的には、卵子の中に「前核(PN)」と呼ばれる精子と卵子それぞれの核が現れるかどうかを観察します。正常な受精では、卵子由来と精子由来の2つの前核が確認され、これを 2PN(ツーピーエヌ) と呼びます。
この過程のどこかに問題があると 受精が起こらないことがあります。
体外受精での受精率はどれくらい?
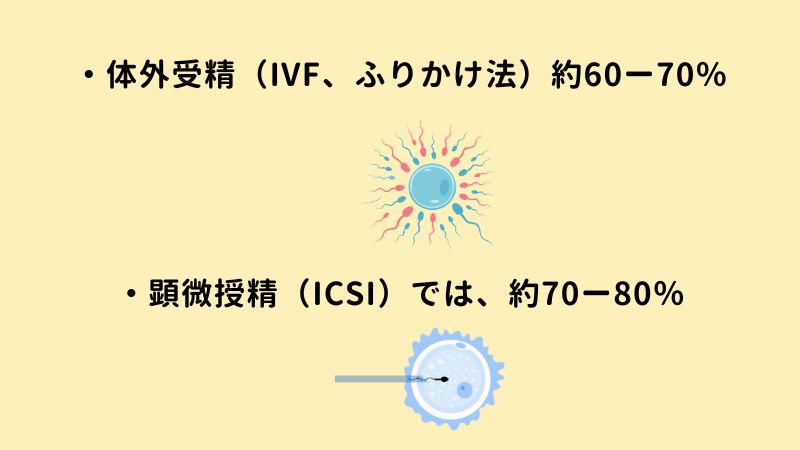
体外受精では、採卵したすべての卵子が受精するわけではありません。
一般的な受精率は
・体外受精(IVF、ふりかけ法)では、約60〜70%
・顕微授精(ICSI)では、約70〜80%
つまり、一般的に受精しやすいと知られている顕微授精であっても、 すべての卵子が受精するわけではない ということです。
受精障害とは何?
採卵した卵子に対して受精作業を行っても受精しない、もしくは受精する確率が低い状態を 受精障害 と呼びます。
特に、採卵した卵子のすべてが受精しない状態を 完全受精障害 と呼び、体外受精周期の中でも 数%程度の割合 で起こることが知られています。
ですから患者さんの中は
「卵子が沢山採れたので安心したのに、受精しなかった」
という大きなショックを受けた方もいらっしゃるかもしれません。
なぜ受精障害が起きるのか?

受精障害の原因はさまざまですが、大きく分けると次の3つに分類されます。
- ①精子の要因
- ②卵子の要因
- ③卵子活性化の異常
①精子の要因
一般的に行われている精液検査では、精液の状態や数、運動性、精子の見た目の状態はわかるものの、 受精するための能力 まではわかりません。
例えば、
・精子DNAの損傷
・精子の成熟異常
・射出後精子の運動性の著しい低下(抗精子抗体など)
といったものです。
②卵子の要因
卵子の状態も受精に大きく影響します。
例えば、
・卵子の成熟が完了していない
・卵子の細胞の質が低い
・卵子の細胞を覆う殻(透明帯)が、硬い、厚い
などは受精しない要因として考えられます。特に女性の年齢が上がると、卵子の質が低下することが知られており、受精率の低下に関係していることが知られています。
③卵子活性化が起きていない
受精では、精子が卵子に入ったあと 卵子が活性化する反応 が起こります。
このとき卵子の中では カルシウムオシレーション と呼ばれる現象が起こります。
この反応は、精子が持つ PLCζ(ホスホリパーゼCゼータ) という因子が卵子の細胞内に持ち込まれることによって引き起こされ、それによるカルシウム反応によって卵子が活性化、受精、その後受精卵として発育を開始します。
しかし、この反応がうまく起こらない場合、 精子が卵子に入っても受精が成立しない ことがあります。
これを 卵子活性化障害 と呼びます。
受精障害は顕微授精でも起きる?
まず、受精方法は主に2つ。
・体外受精(cIVF):卵子と10~20万個の精子を同じ培養液の中に入れ、自然に受精するのを待つ方法です。
・顕微授精(ICSI):顕微鏡を使い、1つの精子をガラス製のピペットを用いて卵子の中に直接注入する方法です。元々は体外受精(IVF)の際に精子が卵子に侵入できない場合などに行われる治療です。
顕微授精では精子を直接卵子に入れるため、受精率は体外受精より高くなる傾向があります。
上記の一般的な受精方法とは別に、受精障害を回避する目的で利用されている方法として Split ICSI と Rescue ICSI があります。
これらは「受精させる方法」というよりも、 受精しないリスクを回避するための運用方法 のようなものです。
・ Split ICSI(スプリットイクシー)
採卵した卵子のうち、一部を 体外受精(IVF)、一部を顕微授精(ICSI) というように 2つの方法に分けて受精を試みる方法 です。
このように分けて受精を行うことで、体外受精では受精せず、顕微授精では受精する場合に、最初の採卵から 受精障害のリスクを減らすことができます。 また、どちらの方法が適しているかを判断するための情報にもなることがあります。精液検査のデータが低かった場合、採取された卵子の数が少なかった場合などは、split ICSIが行えないことがありあます。
・ Rescue ICSI(レスキューイクシー)
この方法は、体外受精(cIVF)での受精数が少ない、全く受精しない場合に追加的に行うICSIのことです。少し難しいお話になるのですが、受精後の細胞内では、以下のような流れが起きています。
1.精子が卵子に侵入する
2.卵子活性化(カルシウムオシレーション)が起こる
3.減数分裂Ⅱが再開する
4.第2極体(2PB)が放出される→ 受精処理後約2~3時間
5.雌性前核(female PN)が形成される
6.雄性前核(male PN)が形成される
7.2PN状態になる(正常受精)→この確認は 受精処理後約16~18時間後
顕微授精(ICSI)では、確実に精子を1個卵子内に注入しているため、もし受精しなかった場合は「精子が入らない以外の要因」が考えられます。
一方、体外受精(cIVF)の場合は 精子が侵入していないため受精しない可能性があります。
そのような場合には、早めに精子を卵子内に注入することで未受精を回避できる可能性があります。それが Rescue ICSI(レスキューICSI) です。
実際には、体外受精(cIVF)を行った後、受精後2〜3時間後に 受精の初期兆候である2PB(第2極体)を確認し、もし確認できなければRescue ICSIを検討します。 ただし問題点もあります。
「 必ずしも2PBが見えないからといって、精子が侵入していないとは限らない 」という点です。
仮に精子がすでに侵入しているにもかかわらずRescue ICSIを行ってしまうと、1つの卵子に2個の精子が侵入する異常受精となり、仮に胚盤胞まで発育しても使用することはできません。
「それなら翌日の受精確認で未受精だった卵子にレスキューICSIをすればよいのでは?」と思われる方もいらっしゃるかもしれません。しかし、その場合にも課題があります。それは 卵子の劣化(卵子の老化) です。
時間が経過すると、卵子の受精する力が低下してしまうと考えられています。そのため、 なるべく早く精子を侵入させることが重要 とされています。
以前は翌日にレスキューICSIを行う方法が一般的でしたが、受精率や胚発生率が通常のICSIに比べて低いことが知られています。現在では 当日中にRescue ICSIを行う施設も増えてきています。 しかし、そういった方法を用いても受精しないこともあります。その際に利用されるのが、 卵子活性化処理(AOA) です。
卵子活性化処理(AOA)
顕微授精でも受精が起こらない場合、卵子活性化処理(Artificial Oocyte Activation:AOA)という方法が行われることがあります。
これは薬剤などを用いて卵子の活性化反応を人工的に誘導する方法です。
一般的に使用されているのは、
・Ca² ⁺ イオノフォア処理
・塩化ストロンチウム処理
です。
どちらも受精を活性化させる目的で用いられますが、Ca² ⁺ イオノフォア処理を行っている施設が多い印象です。施設によっては、Ca² ⁺ イオノフォア処理で改善が見られない場合に塩化ストロンチウム処理を行うこともあります。この方法によって卵子の中でカルシウム反応を起こし、受精が成立することがあります。
まとめ
体外受精では、残念ながら採卵できたすべての卵子が受精するわけではありません。受精が起こらない原因には、精子や卵子の問題、卵子活性化の異常など様々です。
特に1回目の体外受精では、受精障害があるかどうかは事前に判断することが難しく、実際に治療を行って初めて見えてくる部分があります。そのため、多くの施設では受精の可能性をできるだけ広げる目的で、Split ICSIやレスキューICSIといった方法が用いられます。
しかし、それでもなお顕微授精を行っても受精が成立しないケースも一定数存在します。そのような結果を受けてはじめて、「受精の段階に課題があるのではないか」と評価でき、次の治療方針として卵子活性化処理などの対策が検討されることもあります。
体外受精は多くの可能性を広げてくれる治療ではありますが、すべてを一度で解決できる万能な方法ではありません。だからこそ、1回目の治療は「結果を見ることで次につなげる大切なステップ」と捉え、段階的に対策を積み重ねていくことが重要です。
受精障害の原因や治療方法は症例ごとに異なりますし、ひとりで悩んでも解決しないことですから、まずは担当医と相談しつつ最適な治療方法を考えていきましょうね。
本日お話をおうかがいした方
塚田寛人
大学卒業後、検査会社にて動物検査業務に従事。その後、医療法人三秀会中央クリニックにて胚培養士として勤務。また、クリニック開業時の培養室立ち上げにも参画。現在は川越レディースクリニックで医療部マネージャーを務めながら、高度生殖補助医療(体外受精)や妊活に関するオンライン相談を行い、患者様支援に幅広く携わっている。

テーマ:
RANKING⼈気記事
KEYWORDキーワード検索
ALL TAGSタグ一覧人気のタグ
CATEGORY
会員限定記事
会員限定の記事です。
ログインしてからご覧ください。会員登録は無料です。











