精子がない・少ないと言われた方へ 〜「父になる」ための医学的アプローチと、それぞれの選択肢〜
ARTICLE
妊活お役立ち情報
目次
- 精子が「少ない(乏精子症)」場合のステップ
- 精子が「ない(無精子症)」場合のステップ
- 精子を回収する主な手術と、閉塞性無精子症に対する外科的選択肢
- 精巣から直接精子を回収する手術(TESE)
- 精巣以外から精子を回収する方法(閉塞性無精子症が対象)
- 自然妊娠を目指すための外科的治療(閉塞性無精子症)
- もし、どうしても自分の精子が見つからなかった場合
- AID(非配偶者間人工授精)という選択肢
- さまざまな「家族のカタチ」
- 「精子がない」と悩んでいる男性へ。今すぐ病院へ行くべき理由
- パートナー(女性)の年齢にはリミットがある
- 正確な原因は専門医にしかわからない
- 男性こそ、早期に医療を頼って父となる最短ルートを見つけよう
- 参照したエビデンス(参考文献)
医師から「精子が見当たらない」「数が少ない」と告げられた時の衝撃は計り知れません 。しかし、「射出した精液の中に精子がない」ことと「絶対に妊娠できない」ことはイコールではありません 。
まずは、ご自身の診断名が以下のどちらにあたるのかを確認しましょう。
| 診断名 | 状態 | 1mlあたりの精子数(WHO基準) |
| 乏精子症(少ない) | 精子の数が基準に満たない | 1600万未満 |
| 無精子症(ない) | 精液中に1匹も見つからない | 0(ゼロ) |
どちらの場合も、専門医による適切な治療介入によって、劇的に状況が改善したり、道が開けたりするケースが多いのが男性不妊の特徴です 。
精子が「少ない(乏精子症)」場合のステップ

精子が少ない原因を詳しく調べることで、治療可能な原因が見つかることがあります 。
原因を特定し適切な治療を行うために、精巣の構造やホルモンバランスを詳しく調べます 。
精子が少ない原因が精索静脈瘤であれば、手術によって精液所見(数や運動率)が改善する可能性が高く、自然妊娠を目指せるケースもあります 。
精索静脈瘤(構造的問題)へのアプローチ: 男性不妊患者の約30〜40%に見られる、精巣の血流異常です 。
精巣から心臓に戻る静脈の弁が壊れ、血液が逆流して精巣の周りにコブができる病気です。
血液の鬱滞(うったい)により精巣の温度が上昇し、造精機能が悪化(精子数の減少、精子運動率の低下)します。これは精巣静脈の構造的な問題が、精子をつくる機能を低下させる例です。
日本生殖医学会のガイドラインでも、手術を行うことで 精液所見(精子数・運動率)の改善 、精子DNA損傷の減少 が認められています。
精子が「ない(無精子症)」場合のステップ

「精液中に精子がゼロ」であっても、精巣(工場)の中では精子が作られている可能性があります 。
無精子症2つのタイプ
- 構造的な問題(閉塞性無精子症): 精子は作られているが、通り道(精管)が詰まって外に出られない状態です 。
- 機能的な問題(非閉塞性無精子症): 精子を作る機能自体が低下しており、精液中に出てこない状態です 。
- 特にMD-TESEでは、非閉塞性無精子症の方でも約30%の確率で精子を回収できると報告されています。 精子が回収できれば、顕微授精(ICSI)によって、ご自身の遺伝子を受け継ぐお子さんを授かる道が大きく広がります。
精子を回収する主な手術と、閉塞性無精子症に対する外科的選択肢
精巣から直接精子を回収する手術(TESE)
MD-TESE(顕微鏡下精巣内精子採取術)
手術用顕微鏡(マイクロスコープ)を用いて、精巣内で精子が存在しそうな「精細菅」を直接確認しながら組織を採取する方法です。主に非閉塞性無精子症(機能的問題)に対して行われます 。*一般的に「micro TESE(マイクロTESE)」も同じ手術を指します。
conventional-TESE(従来の精巣内精子採取術)
MD-TESEが行われる以前から行われている方法で顕微鏡を使用せず精細菅を採取する方法です。閉塞性無精子症(構造的問題)に対して行われます。
精巣以外から精子を回収する方法(閉塞性無精子症が対象)
MESA(顕微鏡下精巣上体精子吸引術) 精子は作られているものの、通り道が詰まっている閉塞性無精子症が対象です。精巣上体から精子を吸引して回収するので、精巣上体管が拡張している症例が対象となります。
自然妊娠を目指すための外科的治療(閉塞性無精子症)
精路再建手術 閉塞起点が明らかな閉塞性無精子症の場合に行われます。成功すれば射出精子が出現し、自然妊娠も可能となります。しかし、高難度の手術であることや、成功率が100%ではないことから、近年は手術に対応できる医療機関が限られています。
*どの術式が適しているかは、ホルモン検査や精巣の状態、奥様の状況も含めて、専門医が総合的に判断します。患者さんご自身が術式を選択する必要はありませんので、ご安心ください。
もし、どうしても自分の精子が見つからなかった場合
万が一、TESEを行っても精子が見つからなかった場合でも、「子供を育て、家族を作る」という未来がすべて閉ざされるわけではありません。
AID(非配偶者間人工授精)という選択肢
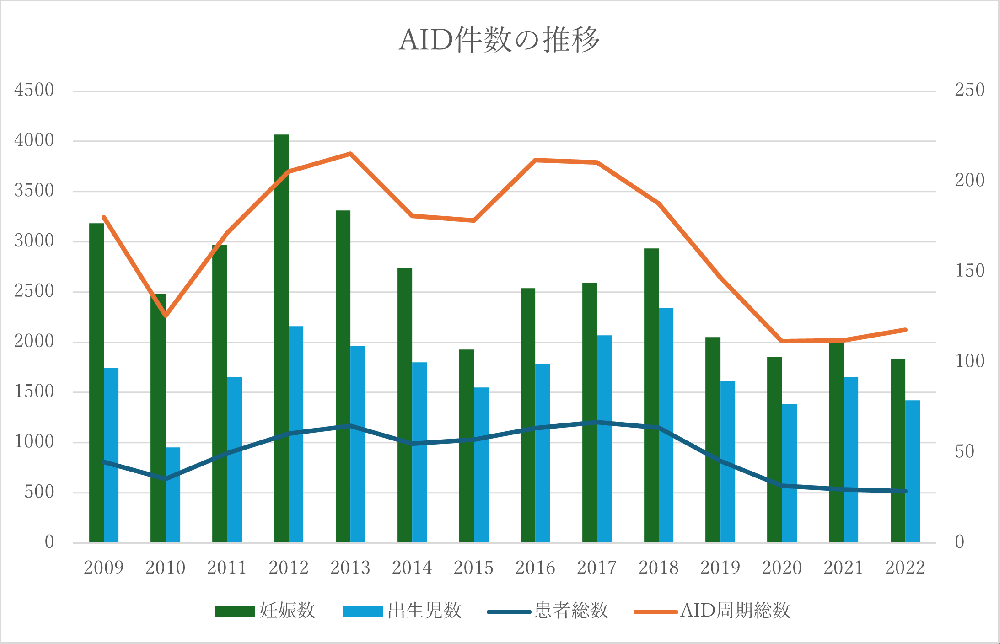
*ARTデータ参照
第三者(ドナー)から精子の提供を受けて妊娠を目指すAIDという医療があります。
日本産科婦人科学会の登録施設で実施されており、遺伝的な繋がりはなくとも、夫婦で協力して妊娠・出産・子育てを経験し、温かい家庭を築いている家族は日本中にたくさんいます。「精子がない」という事実を受け入れた先にも、まだ「父になる」道は残されています。
→AID実施施設
さまざまな「家族のカタチ」
また、医療的なアプローチ以外にも、「育ての親」として子どもを迎え入れる選択をされるご夫婦もいます。
特別養子縁組制度
法的な親子関係を築き、家庭を必要とする子どもを家族として迎え入れる制度です。
「精子がない」という事実に直面したとき、戸惑いや葛藤があるのは当然のことです。しかし、それを乗り越えた先には、AIDや養子縁組といった、「血縁を超えた新しい家族のカタチ」という選択肢が広がっています。
「精子がない」と悩んでいる男性へ。今すぐ病院へ行くべき理由

インターネットで検索をして、一人で不安になっているだけでは状況は変わりません。むしろ、悩んで立ち止まっている時間そのものが、不妊治療における最大のリスクになります。
パートナー(女性)の年齢にはリミットがある
男性側がショックを受け、治療をためらっている間にも、パートナーである女性の年齢は進みます。女性の妊孕性(妊娠する力)は年齢とともに低下します。男性側が検査を受け、治療方針(手術をするのか、ステップアップするのか)を早く決定することが、パートナーの負担を減らし、二人が親になるための最短ルートになります。
正確な原因は専門医にしかわからない
「精子がない」原因が、ホルモン分泌の異常なのか、遺伝的な要因なのか、静脈瘤なのか、あるいは逆行性射精なのか。それはリプロダクション外来(泌尿器科または男性不妊外来)でホルモン検査や超音波検査を受けなければ分かりません。原因さえわかれば、先ほど述べたような具体的な対策が打てます。
男性こそ、早期に医療を頼って父となる最短ルートを見つけよう
「精子がない」「精子の数が少ない」という検査結果は、男性としての自信を揺るがす大きな出来事かもしれません。しかし、そこで諦めないでください。
男性不妊は、手術などの医療介入で精子の数が改善したり、精子を回収できたりする可能性が高い分野です。精液中にゼロでも、精巣内にいる可能性は十分にあります。一番避けなければならないのは、自己判断で諦めてしまい、時間を浪費してしまうことです。
まずは、男性不妊専門の泌尿器科、または生殖医療専門医のドアを叩いてください。その一歩が、未来の赤ちゃんに出会うための確実な前進になります。
参照したエビデンス(参考文献)
一般社団法人 日本生殖医学会
生殖医療ガイドライン2021 原案
(男性不妊症の診断・治療、精索静脈瘤の手術適応、無精子症に対するTESEの推奨度に関する記述)
https://www.jsrm.or.jp/
一般社団法人 日本泌尿器科学会
男性不妊症診療ガイドライン 2016
(無精子症の定義、分類、MD-TESEにおける精子回収率等の臨床データ)
https://www.urol.or.jp/
日本産科婦人科学会(JSOG)
ARTデータブック(生殖補助医療に関する年間データ)
(顕微授精の実施件数や、非配偶者間人工授精(AID)に関する見解)
https://www.jsog.or.jp/
EAU Guidelines on Sexual and Reproductive Health 2023
(欧州泌尿器科学会ガイドライン:精索静脈瘤の有病率、不妊症男性における割合、手術による精液所見改善のエビデンスレベル)
https://uroweb.org/guidelines
【記事監修】
泌尿器と男性不妊のクリニック
院長
寺井 一隆
泌尿器科医・生殖医療専門医。泌尿器と男性不妊のクリニック(大宮)院長。獨協医科大学埼玉医療センター リプロダクションセンター非常勤講師。「泌尿器科は恥ずかしい、できれば行きたくない」そんなイメージを少しでも変えたいという思いから、安心して悩みを相談できる診療環境づくりを大切にしている。前立腺肥大症や過活動膀胱などの一般泌尿器科から、専門として長年取り組んできた男性不妊まで幅広く対応し、スタッフ一同、患者一人ひとりに寄り添った医療を心がけている。(クリニックホームページ:https://www.hdcl.jp/)

テーマ:
RANKING⼈気記事
KEYWORDキーワード検索
ALL TAGSタグ一覧人気のタグ
CATEGORY
会員限定記事
会員限定の記事です。
ログインしてからご覧ください。会員登録は無料です。













